Tai biến mạch máu não (đột quỵ) rất nguy hiểm, cần được điều trị gấp. Nếu không người bệnh có thể sẽ bị biến chứng, thương tật một phần cơ thể tạm thời hoặc vĩnh viễn trong suốt quãng đời còn lại của người bệnh tùy vào mức độ bị tai biến nhẹ hay nặng. Vậy nên bất cứ ai cũng nên bổ sung cho mình kiến thức đầy đủ về tai biến là gì? Dấu hiệu và cách chữa khỏi thế nào? Tham khảo ngay bài viết.
Tai biến là gì?
Dựa theo số liệu thống kê tại Việt Nam có tới 200.000 ca tai biến và đột quỵ mỗi năm, trong đó hơn 50% đã không qua khỏi do cấp cứu chậm trễ. Trong số những người còn sống sót có đến 90% người phải chịu di chứng nặng nề trong suốt phần đời còn lại.
Tuy nhiên, con số đáng báo động đó vẫn chưa có xu hướng dừng lại, đặc biệt trong 3 năm trở lại đây số người bị tai biến đang ngày càng tăng (từ 1,7% – 2,5%). Trong đó, nam giới chiếm tỷ lệ nhiều gấp 4 lần so với nữ giới và độ tuổi bị tai biến có xu hướng trẻ hóa là 40 – 45 tuổi trong khi trước đây là 50 – 60 tuổi.
Vậy tai biến mạch máu não là gì?
Tai biến mạch máu não tiếng anh là cerebrovascular accident hay stroke (viết tắt là CVA). Thực tế tai biến không phải do chấn thương sọ não bị tác động từ bên ngoài vào như nhiều người vẫn nghĩ. Đây là tình trạng não bộ bị tổn thương do mạch máu của não bị vỡ hoặc tắc mạch máu trong não. Từ đó khiến không lưu thông máu bình thường và làm quá trình cung cấp máu lên não bị giảm hoặc ngừng đột ngột.
Đồng thời, khiến các tế bào thần kinh sẽ bị tác động và tổn thương, chức năng hoạt động của não bộ sẽ bị tê liệt tạm thời hoặc trong một thời gian dài kèm theo một số các di chứng nguy hiểm như: méo miệng, không nói được, tai biến liệt nửa người bên phải – trái, bại liệt tứ chi,…
Có thể thấy tai biến mạch máu não là căn bệnh nguy hiểm, gây ra những di chứng nặng nề cho người bệnh và để lại nhiều hậu quả cho người thân.
Nguyên nhân bị tai biến phổ biến nhất hiện nay.
Bản chất của tai biến chính là việc máu cung cấp lên não bị giảm hoặc gián đoạn hoàn toàn khiến lượng oxy cũng như chất dinh dưỡng trong nào bị giảm đột ngột. Sau một thời gian không được xử lý kịp thời có thể làm cho các tế bào não chết dần và bị đột quỵ. Do vậy, thực ra vẫn còn nhiều nguyên do dẫn đến tình trạng này, cụ thể là:
Nhồi máu não (thiếu máu cục bộ): Là tình trạng huyết khối (một cục huyết) tại chỗ hoặc huyết tắc (Thuyên tắc) do một cục máu đông. Có thể nói đây chính là nguyên nhân chính bởi có đến 85% người bệnh bị tai biến đột quỵ do nhồi máu não. Cụ thể hơn, khi nhồi máu nào thì các động mạch cung cấp máu cho não bộ bị tắc nghẽn/ hẹp và dòng máu lên não sẽ bị giảm đi đáng kể. Hai dạng nhồi máu não thường gặp nhất là:
Xuất huyết não: Khi mạch máu ở não bị vỡ sẽ tràn đến các khu vực xung quanh và làm phá hủy tế bào não. Với nguyên nhân này, người bệnh cần kịp thời cấp cứu nếu không các mạch máu não sẽ giãn và hẹp bất thường đột ngột, sẽ có thể làm chết tế bào não.
Cơn thiếu máu não thoáng qua (Transient ischemic attack): là hiện tượng tai biến nhẹ ở người già vì triệu chứng khá giống với tai biến đột quỵ tuy nhiên chỉ khởi phát trong thời gian rất ngắn (quá 5 phút). Nghĩa là chỉ giảm tạm thời việc vận chuyển máu lên não. Khi phát hiện, bệnh nhân cần được đưa cấp cứu ngay nếu không có thể gây di chứng tai biến và nặng hơn.
Bên cạnh những nguyên nhân kể trên, dưới đây sẽ là một số yếu tố làm tăng nguy cơ bị tai biến mạch máu não, đó là:
Lối sống không khoa học (trung niên): Ăn uống thiếu lành mạnh, thừa cân béo phì, uống nhiều rượu bia, hút/ hít nhiều khói thuốc lá, làm dụng nhiều loại thuốc Tây (đặc biệt phụ nữ sử dụng thuốc ngừa thai hoặc liệu pháp hormone), lười vận động cơ thể…
Nguy cơ bị tai biến lần 2 khi bản thân có tiền sử cá nhân từng bị kể cả tai biến ở người trẻ hay người già.
Tiền sử gia đình từng bị tai biến/ đột quỵ, đàn ông cao tuổi từ 55 trở lên.
Người mắc một số bệnh: Huyết áp cao hơn 120/80 milimet thủy ngân (mmHg), nồng độ cholesterol cao, tiểu đường/ đái tháo đường, hô hấp kém (khó thở), bệnh tim mạch (suy tim, nhịp tim bất thường, nhiễm trùng tim),…
Hơn 4 dấu hiệu tai biến dễ phát hiện nhất
Vốn là căn bệnh nguy hiểm, mọi người nên theo dõi sức khỏe của mình để sớm phát triển và kịp thời có hướng xử lý. Dưới đây là những biểu hiện thông thường, dễ nhận thấy nhất.
Tai biến nhẹ méo miệng một bên, khuôn mặt buồn rầu
Khi lượng oxy trong máu vận chuyển lên nuôi não bộ bị giảm dần sẽ tác động tiêu cực đến thần kinh trên cơ mặt, từ đó triệu chứng sẽ biểu hiện lên khuôn mặt. Đặc biệt là vùng miệng sẽ bị méo một phần hoặc cả một nửa khuôn mặt bị méo/ tê liệt ( không cử động được).
Với trường hợp này, bệnh nhân có nghi ngờ bị tai biến hay không thì có thể thử cười, nếu nụ cười có bị lõm một phần và cảm thấy có một bên mặt bị xệ xuống thì chắc chắn đó chính là triệu chứng của tai biến.
Thị lực giảm dần, thường xuyên hoa mắt, chóng mặt
Đây chính là biểu hiện phổ biến của việc thiếu máu lên não vì xảy ra ở hầu hết các trường hợp tai biến. Nguyên nhân dẫn đến tình trạng này chính là do thùy não bộ giữ vai trò nhìn đã không được cung cấp đủ lượng oxy và máu khiến hoạt động của chúng bị ảnh hưởng gây mất thị lực, nhòe đi và mờ dần.
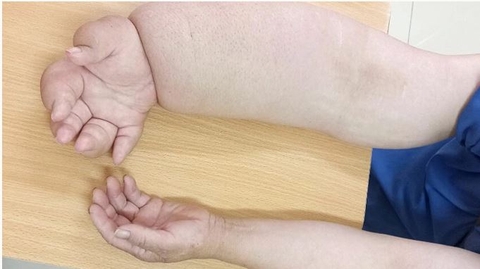
Một phần cơ thể yếu đi, khả năng cử động của cánh tay giảm dần, không cử động được, dáng đi bất thường
Bệnh nhân sẽ có dấu hiệu bị tê liệt một cánh tay vì lượng máu lên não không đủ sẽ khiến khả năng vận động bị thuyên giảm và đầu tiên là từ cánh tay. Tiếp đó, từ từ đến một phần cơ thể, với người tai biến nặng có thể liệt nửa người, cử động khó, thậm chí không cử động được.
Nếu không được xử lý đúng cách, dấu hiệu tai biến tiếp theo đi lại rất khó hoặc không thể đi lại vì lượng máu lên não đang giảm mạnh. Nặng hơn, người bệnh sẽ bị tai biến liệt nửa người bên trái/ phải.
Để các định được tai biến trong trường hợp này, bệnh nhân có thể thử giơ hai tay lên cao, trong đó sẽ có khả năng một bên không thể đưa lên được hoặc thõng xuống như liệt.
Đau đầu
Là triệu chứng dễ bị nhầm lẫn với các bệnh lý khác, tuy nhiên cơn đau dữ dội và kéo dài nên đến bệnh viện ngay, nếu không có thể bị chết não.
Một số dấu hiệu tai biến mạch máu não nhẹ nhưng không chủ quan:
Nấc cục, khó thở: thường gặp ở phụ nữ và là biểu hiện điển hình của tình trạng do tai biến mạch máu não thoáng qua.
Nói lắp: quá trình lưu thông máu bị cản trở, khiến thùy não chịu trách nhiệm giao tiếp và khả năng nói bị ảnh hưởng khiến bệnh nhân nói không rõ lời, không nói được câu dài.
Phương pháp chẩn đoán tai biến mạch máu não chính xác
Để điều trị bệnh hiệu quả nhất thì việc xác định được nguyên nhân và bệnh lý chính xác rất quan trọng. Đối với tai biến mạch máu não cũng vậy, chỉ dựa vào những triệu chứng kể trên chưa đủ để bác sĩ đánh giá chính xác bệnh và mức độ nặng nhẹ.
Do vậy, bác sĩ thường đưa ra một số câu hỏi về dấu hiệu bệnh, tiền sử bệnh lý (Cá nhân và gia đình), thói quen sinh hoạt… Đồng thời chỉ định bệnh nhân sử dụng một số phương pháp chẩn đoán:
Xét nghiệm máu: phương pháp này sẽ kiểm tra chức năng đông máu và lượng đường máu, chất sinh hóa khác vượt mức bình thường không và xác định bệnh nhân có nhiễm trùng không. Từ đó sẽ đánh giá được chính xác nguyên nhân và tình trạng tai biến.
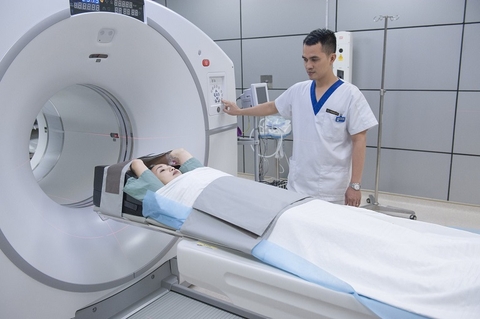
Chụp CT: giúp bác sĩ quan sát được hình ảnh xuất huyết, cục máu, khối u cũng như xác định được nguy cơ do bệnh lý não khác.
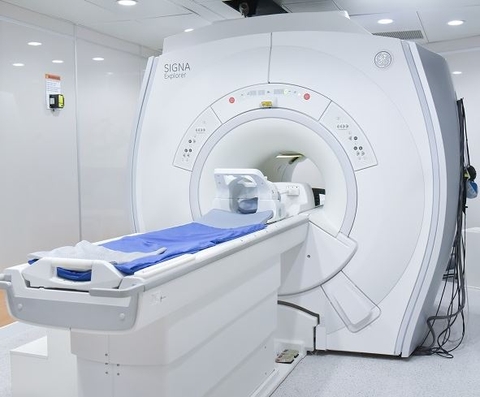
Chụp MRI: bác sĩ sẽ tiêm một chất cản quang vào trong dòng máu, sau đó thu được hình ảnh nhu mô não bị tổn thương, đồng thời quan sát được dòng chảy của các động mạch và tĩnh mạch để biết tắc và nghẽn ở đâu.
Siêu âm động mạch cảnh: Xét nghiệm này dùng sóng âm thanh để tạo ra hình ảnh để cho thấy những mảng xơ vữa 2 bên và dòng máu lưu thông từ đó xác định tình trạng bệnh hiệu quả.
Tai biến có chữa được không? Xử lý và điều trị như thế nào?
Với những di chứng nặng nề do tai biến để lại không chỉ nguy hiểm với người bệnh mà còn là nỗi ám ảnh đối với người thân. Và bệnh này cũng có thời điểm vàng kịp thời để cấp cứu và điều trị phù hợp sẽ chữa được. Dưới đây là một số phương pháp xử lý cũng như chữa trị được các chuyên gia khuyến cáo.
Xử lý tại chỗ khi phát hiện có dấu hiệu tai biến
Cảm thấy cơ thể có từ 2 đến 3 biểu hiện như đã liệt kê ở trên thì bệnh nhân nên thông báo luôn cho người nhà gọi cấp cứu để được đưa đến bệnh viện càng sớm càng tốt, nếu bỏ lỡ thời điểm vàng sẽ rất nguy hiểm. Tuy nhiên, trong thời gian chờ đợi đến bệnh viện, bệnh nhân cần được sơ cứu tại chỗ.
Theo dõi biểu hiện bệnh để truyền đạt lại cho nhân viên y tế, bác sĩ khi được hỏi.
Để bệnh nhân bị tai biến nằm ở nơi thoáng khí, mát mẻ nhưng tránh có nhiều gió, gối đầu cao khoảng 30 độ
Nới lỏng cúc quần, áo và nhắc nhở bệnh nhân tai biến hít thở sâu và chậm rãi
Nếu bệnh nhân có dấu hiệu buồn nôn và nôn, nên kê đầu bệnh nhân nghiêng hẳn sang 1 bên để tránh bị chất nôn xộc lên mũi.
Nếu bệnh nhân co giật, cần nhanh chóng quấn khăn vải quanh một chiếc đũa/ thanh que ngang hai hàm răng để bệnh nhân không bị cắn vào lưỡi khi trong cơn co giật.
Phẫu thuật điều trị tai biến mạch máu não
Thông thường, sau khi cấp cứu tạm thời để qua giai đoạn nguy hiểm nhất, bác sĩ đã xác định được nguyên nhân và mức độ tai biến của bệnh nhân sẽ hội chẩn đồng thời đưa ra chỉ định phẫu thuật phù hợp.
Phẫu thuật đặt ống Stent: Phương pháp này có thể điều trị nút thắt phình mạch máu não, điều hướng dòng chảy và tránh tập kết các huyết khối khiến mạch máu bị vỡ. Cụ thể hơn bác sĩ sẽ đặt ống Stent (chất liệu khung kim loại và có độ dày phù hợp) từ động mạch đùi lên khu vực mạch máu não đang bị phồng nhằm điều hướng dòng chảy của máu.
Phẫu thuật cắt bỏ cục máu đông (tỷ lệ thành công cao lên đến 85%): Phương pháp này thường được sử dụng đối với những bệnh nhân bị tai biến do bị tắc nghẽn cục máu đông, khiến dòng máu cung cấp lên não bộ và bộ phận trên cơ thể người. Chính vì vậy, khi bác sĩ thực hiện phẫu thuật đưa được cục máu đông ra sẽ mang lại hiệu quả điều trị cao.
Phẫu thuật mổ tai biến mạch máu não: Cụ thể hơn, bác sĩ sẽ trực tiếp mổ động mạch cảnh để lấy ra các mảng bám và huyết khối ứ đọng đã gây cản trở sự vận chuyển máu lên não bộ. Từ đó giúp lưu thông khí huyết, giảm di chứng của tai biến gây ra.
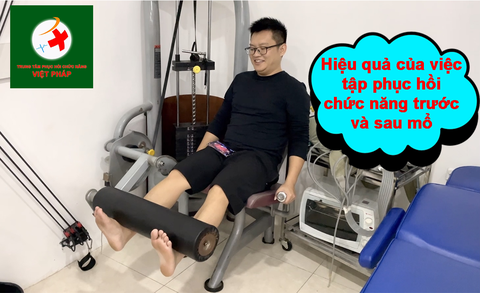
Phương pháp phục hồi chức năng sau tai biến mạch máu não theo Y học cổ truyền
Với bề dày lịch sử hàng nghìn năm, tinh hoa YHCT ngày càng khẳng định được giá trị của mình trong lĩnh vực điều trị các bệnh lý nan y và mãn tính. Đương nhiên không thể không kể đến các phương pháp trị liệu phục hồi chức năng sau tai biến.
Sau khi trải qua nhiều giai đoạn hình thành và phát triển, ngày nay các kỹ thuật trị liệu Đông y đã được cải tiến và hoàn hảo hơn so với trước kia. Các liệu pháp này đều có cơ chế điều trị bệnh tận gốc, an toàn và hiệu quả bền vững.
Cụ thể hơn, các liệu pháp có thể sử dụng để phục hồi chức năng sau tai biến mạch máu não mà bệnh nhân có thể được chỉ định như:
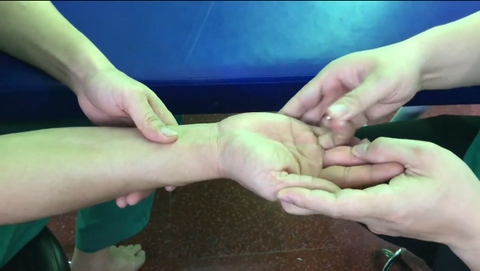
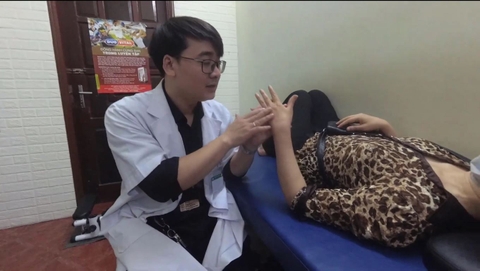
Châm cứu – điện châm: Bác sĩ sẽ dựa vào nguyên nhân và triệu chứng của tai biến để đưa ra phác đồ huyệt đạo phù hợp. Điển hình như: ở tay sẽ châm vào các huyệt như tý nhu, kiên tỉnh, kiên trung,…; ở chân sẽ châm vào các huyệt như phong thị, hoàn khiêu, âm lăng tuyền…; ở đầu mặt cổ sẽ châm vào các huyệt: hạ quan, bách hội, giáp xa…
Xoa bóp bấm huyệt: Tập trung các phương pháp trị liệu tập trung ở nhiều vùng như đầu, mặt, các chi và lưng. Đặc biệt massage nhiều ở vùng bị liệt sau tai biến.
Thủy châm: Thủ thuật thực hiện thủy châm tại các huyệt giáp tích, phong thị, thủ tam lý… để bổ sung vitamin (B1-B6-B12) và một số dung dịch thuốc hỗ trợ tuần hoàn máu não
Mặc dù các phương pháp trị liệu ở trên đều an toàn và phù hợp với nhiều đối tượng bệnh nhân. Tuy nhiên, thủ thuật cần phải được thực hiện bởi bàn tay có chuyên môn và kinh nghiệm để phòng tránh những sai sót trong trị liệu.
Tại Việt Nam hiện nay, Trung tâm Đông phương Y pháp đang được đánh giá là đơn vị hàng đầu về vật lý trị liệu phục hồi sau tai biến. Trung tâm được Bộ y tế cấp phép và bắt đầu đi vào hoạt động từ những năm 2015.
Đứng đầu về chuyên môn là Thầy thuốc ưu tú Doãn Hồng Phương – Nguyên Phó trưởng khoa Nội, Bệnh viện Châm cứu Trung Ương. Bác sĩ được mệnh danh là cây kim vàng trong làng Đông y với hơn 30 năm kinh nghiệm trong ngành.
Cố vấn chuyên môn của TT Đông phương y pháp là Tiến sĩ – Bác sĩ Nguyễn Thị Vân Anh – học trò xuất sắc của Thầy thuốc nhân dân Nguyễn Tài Thu.
Liệu trình chuyên biệt, đa tác dụng:
Mỗi bệnh nhân đều có triệu chứng và nguyên nhân tai biến khác nhau, do vậy khi đến Trung tâm mỗi bệnh nhân đều được LUẬN CHỨNG HẠ CHÂM. Nghĩa là, bác sĩ thăm khám, tư vấn và đưa ra phác đồ huyệt đạo phù hợp để đặc trị và phục hồi bệnh nhanh chóng.
Vốn đi theo trường phái Tân châm của GS Tài Thu kết hợp với đề tài nghiên cứu cấp Nhà nước của TS Nguyễn Thị Vân Anh, phương pháp trị liệu của Trung tâm đã mở ra được hướng đi mới trong phục hồi sau tai biến không dùng thuốc.
Hiệu quả điều trị được đánh giá mang lại hiệu quả gấp hàng chục, hàng trăm lần so với những trường pháp khác nhờ vào tác động châm xuyên huyệt (từ huyệt đạo này sang huyệt đạo kia theo đường kinh lạc).
Quy trình đạt chuẩn yêu cầu Bộ y tế:
Mỗi bước thực hiện đều được đảm bảo khoa học, ngắn gọn và tiết kiệm thời gian. Quá trình trị liệu không đau đớn, chỉ có cảm giác châm chích ngoài ra khi đâm vào, đến huyệt sẽ không còn cảm giác.
Từ thăm khám cho đến khi trị liệu kết thúc bệnh nhân luôn được bác sĩ đồng hành, theo dõi chuyển biến của bệnh.
Cơ sở vật chất hiện đại, khang trang, sạch sẽ ở cả 3 cơ sở (HN, HCM, QN)
Với mong muốn đáp ứng được hàng trăm bệnh nhân mỗi ngày, Trung tâm đã đầu tư mạnh mẽ vào các trang thiết bị, vật dụng và dụng cụ y tế. Kể cả phòng trị liệu (riêng biệt nam/ nữ), trang phục, gối và ga giường đều đảm bảo vô trùng 100% trước sau khi có bệnh nhân điều trị.
Đặc biệt Trung tâm còn sử dụng kim châm 1 lần, không tái sử dụng hoặc sử dụng chéo từ bệnh nhân này sang bệnh nhân khác.
Vậy nên quá trình trị liệu bệnh nhân hoàn toàn yên tâm về chất lượng dịch vụ của TT Đông phương Y pháp.